tartalom
A MedTvoiLokony Szerkesztőbizottsága küldetésének megfelelően mindent megtesz annak érdekében, hogy megbízható, a legújabb tudományos ismeretekkel alátámasztott orvosi tartalmat biztosítson. Az „Ellenőrzött tartalom” kiegészítő jelző azt jelzi, hogy a cikket orvos nézte át vagy írta közvetlenül. Ez a kétlépcsős verifikáció: egy orvosújságíró és egy orvos lehetővé teszi számunkra, hogy a jelenlegi orvosi tudásnak megfelelően a legjobb minőségű tartalmat biztosítsuk.
Ezen a téren való elkötelezettségünket értékelte többek között az Egészségügyi Újságírók Egyesülete, amely a MedTvoiLokony Szerkesztőbizottságát a Nagy Pedagógus kitüntető címmel tüntette ki.
Az újszülöttkori hemolitikus betegség olyan állapot, amelyet az Rh faktor vagy az AB0 vércsoportok összeférhetetlensége (konfliktus) okoz az anya és a magzat között. A betegség az anya vérében antitestek termelődését okozza, ami viszont a magzat és az újszülött vörösvértesteinek lebomlásához vezet. A hemolitikus betegség legveszélyesebb formája a sárgaság.
Néhány szó az újszülöttek hemolitikus betegségéről…
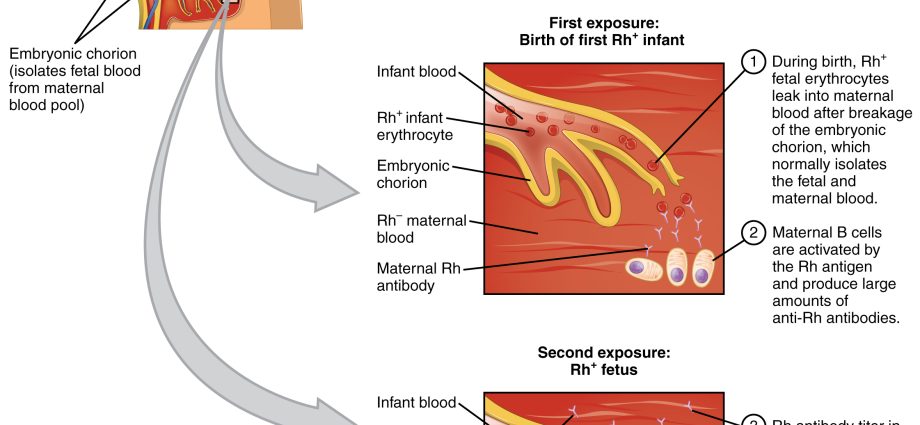
A betegség szerológiai konfliktushoz kapcsolódik, vagyis olyan helyzethez, amelyben az anya vércsoportja eltér a gyermek vércsoportjától. A hemolitikus betegség az anya vérében antitestek termelését okozza, amelyek lebontják a magzat és az újszülött vörösvértesteit. A betegség legveszélyesebb formája a súlyos újszülöttkori sárgaság, amelyet a vér bilirubinszintjének rohamos növekedése és a vérszegénység kialakulása okoz. Ha a bilirubin szintje meghalad egy bizonyos küszöböt, károsíthatja az agyat, az úgynevezett az agyalap heréinek sárgaságaami – ha a gyermek túléli – pszichofizikai fejletlenséget eredményez. Jelenleg a szerológiai konfliktus nem olyan nagy probléma, mint a XNUMX. században.
Az újszülött hemolitikus betegségének okai
Mindenkinek van egy meghatározott vércsoportja, és normál körülmények között az egészséges szervezet nem termel antitesteket a vérsejtjei ellen. Az Rh + vércsoport e faktor ellen nem termel antitesteket, azaz anti-Rh-t. Hasonlóképpen, az A vércsoportú beteg szervezete nem termel anti-A antitesteket. Ez a szabály azonban nem vonatkozik a terhes nőkre, ezért az újszülött hemolitikus betegségét a baba vére és az anya által termelt antitestek konfliktusa okozza. Egyszerűen fogalmazva: az anya vére allergiás a baba vérére. A terhes nők antitestei átjuthatnak a placentán (a jelenlegi vagy a következő terhességben), és megtámadhatják a baba vérsejtjeit. A következmény tehát a gyermek hemolitikus betegsége.
A gyermek hemolitikus betegségének tünetei és formái
A hemolitikus betegség legenyhébb formája a baba vérsejtjeinek túlzott pusztulása. Egy gyerek születik vele vérszegénységáltalában lép- és májnagyobbodás kíséri, de ez nem jelent veszélyt az életére. Idővel a vérkép jelentősen javul, és a baba megfelelően fejlődik. Hangsúlyozni kell azonban, hogy bizonyos esetekben a vérszegénység súlyos és szakorvosi kezelést igényel.
A hemolitikus betegség másik formája súlyos sárgaság van. Úgy tűnik, hogy a baba teljesen egészséges, de a születést követő első napon sárgaság alakul ki. Nagyon gyorsan megemelkedik a bilirubin szintje, amely a bőr sárga színéért felelős. A sárgaság nagy veszélyt jelent, mert egy bizonyos szintet meghaladó koncentrációja mérgező hatással van a baba agyára. Akár agykárosodáshoz is vezethet. A sárgaságban szenvedő gyermekeknél görcsrohamok és túlzott izomfeszültség figyelhető meg. Még ha meg is mentik a gyermeket, a sárgaságnak súlyos következményei lehetnek, például elveszítheti a hallását, epilepsziás lehet, és még a beszéd és az egyensúly megőrzése is nehézségekbe ütközik.
Az újszülött hemolitikus betegségének utolsó és legsúlyosabb formája generalizált magzati duzzanat. A csecsemő vérsejtjeinek az anyai antitestek általi elpusztítása következtében (még magzati életszakaszban) az újszülött keringése megzavarodik, ereinek permeabilitása megnő. Mit jelent? Az erekből a folyadék a szomszédos szövetekbe távozik, ezáltal belső ödéma képződik a fontos szervekben, például a hashártyában vagy a szívet körülvevő szívburokzsákban. Ugyanakkor a kisgyermeknél vérszegénység alakul ki. Sajnos a magzati duzzanat olyan súlyos, hogy leggyakrabban magzati halálhoz vezet még az anyaméhben vagy közvetlenül a születés után.
Az újszülött hemolitikus betegségének diagnosztikája
Általában a terhes nők szűrővizsgálatokon vesznek részt, hogy azonosítsák az anti-RhD vagy más, hasonlóan releváns antitestek jelenlétét. Általában a terhesség első trimeszterében antiglobulin tesztet (Coombs-teszt) végeznek, ha a gyermek szülei nem kompatibilisek az RhD-vel. Még ha az eredmény negatív is, a tesztet minden trimeszterben és egy hónappal a szülés előtt meg kell ismételni. A pozitív teszteredmény viszont a diagnózis kiterjesztésére és az antitestek típusára és titerére vonatkozó vizsgálatok elvégzésére utal. Alacsony antitesttiter (16 alatt) csak konzervatív kezelést igényel, azaz az antitesttiter havi ellenőrzését. Másrészt a magas (32 feletti) antitesttiter diagnózisa invazívabb kezelést igényel. Erre utal a köldökvéna tágulat, hepatomegalia és megvastagodott méhlepény ultrahangon történő azonosítása is. Ezután aminopunkciót és kordocentézist (magzati vérminta vétele vizsgálat céljából) végeznek. Ezek a tesztek lehetővé teszik a magzati vérszegénység előrehaladottságának pontos felmérését, a vércsoport és a megfelelő antigének vérsejteken való jelenlétének felmérését. A normalizált eredményekhez a tesztet néhány hét múlva meg kell ismételni.
A kezelést súlyos vérszegénység észlelésekor kezdik meg. Ezenkívül PCR-módszert is végzünk, amely megerősíti a D antigén jelenlétét. Ennek az antigénnek a hiánya kizárja a magzat hemolitikus betegségének előfordulását.
Újszülöttek hemolitikus betegsége – kezelés
A betegségek kezelése főként intrauterin exogén vérátömlesztést foglal magában, ultrahangos irányítás mellett. A vért az érrendszerbe vagy a magzat peritoneális üregébe juttatják. A teljes vércseréhez 3-4 transzfúziós ciklus szükséges. A terápiát addig kell folytatni, amíg a magzat nem képes méhen kívüli életre. Ezenkívül az orvosok azt javasolják, hogy a terhességet legfeljebb 37 hétig fejezzék be. Születés után az újszülött gyakran igényel albumin transzfúziót és fényterápiát, súlyosabb esetekben pótlásra vagy kiegészítő transzfúzióra kerül sor. A kezelés mellett a betegségek megelőzése is fontos.
Újszülöttek hemolitikus betegsége – profilaxis
A hemolitikus betegség profilaxisa lehet specifikus és nem specifikus. Az első, hogy kerüljük az idegen vérrel való érintkezést, és a keresztpárosítást követően tartsuk be a csoportkompatibilis vérátömlesztés szabályait. A második pedig az anti-D immunglobulin alkalmazásán alapul 72 órával a várható vérszivárgás előtt, azaz:
- szülés közben,
- vetélés esetén,
- terhesség alatti vérzés esetén,
- a terhesség alatt végzett invazív beavatkozások eredményeként,
- méhen kívüli terhességi műtét során.
Negatív antiglobulin teszteredménnyel rendelkező Rh-negatív nők terhességen belüli profilaxisaként anti-D immunglobulinok beadását alkalmazzák (a terhesség 28. hetében). A következő adag immunglobulinokat csak a baba születése után adják be. Ez a módszer csak egy, legközelebbi terhességet biztosít. Azoknál a nőknél, akik még több gyermeket terveznek, ismét alkalmazzák az immunprofilaxist.