tartalom
Az epididymitis egy speciális formáció gyulladásos elváltozása, amely úgy néz ki, mint egy keskeny cső, amely a herék felett és mögött helyezkedik el, és a spermiumok – a mellékhere (epididymis) – elősegítésére és érlelésére szolgál.
A leggyakoribb mellékheregyulladás a 19-35 éves férfiaknál. A patológia ebben a korban a kórházi kezelés gyakori oka. Valamivel ritkábban a betegséget időseknél rögzítik, és gyermekeknél szinte soha nem fordul elő epididimitis.
Az epididimitisz típusai és okai
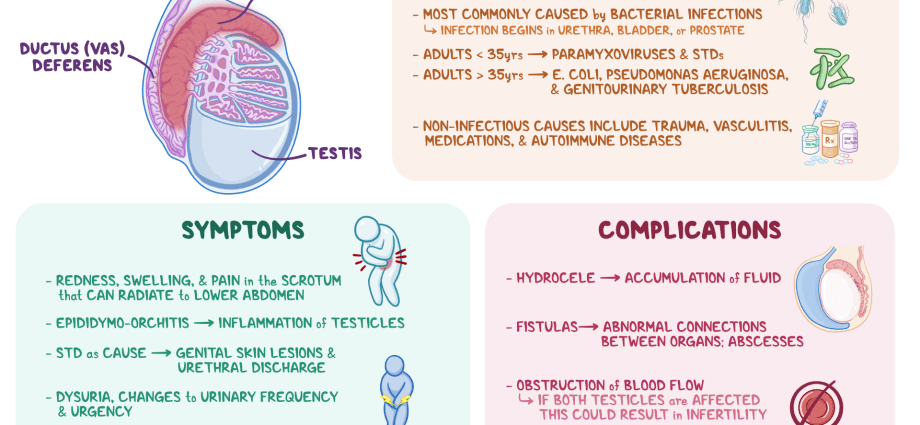
A betegségnek sokféle oka lehet, mind fertőző (vírusok, baktériumok, gombák kórokozó hatása miatt), mind nem fertőző. A bakteriális epididimitis a leggyakoribb. Úgy gondolják, hogy fiataloknál (15-35 évesek) a betegséget általában szexuális úton terjedő fertőzések (STI-k), például chlamydia, gonorrhoea stb. provokálják. Időseknél és gyermekeknél a probléma olyan mikroorganizmusokkal jár, amelyek általában okoznak. húgyúti betegségek (például enterobaktériumok). Az epididimitisz oka lehet specifikus kórkép is, például tuberkulózis (tuberkulózisos mellékhere) stb.
Néha a Candida nemzetséghez tartozó, feltételesen patogén (a szervezetben állandóan jelenlévő, de nem betegséghez vezető) gomba válik a patológia kórokozójává, akkor candida epididimitiszről beszélnek. Ebben az esetben az antibiotikumok irracionális alkalmazása, az immunitás csökkenése provokálhatja a betegség kialakulását.
Talán egy kóros folyamat előfordulása a mellékhere hátterében: • mumpsz („mumpsz”) – fültőmirigy-gyulladás; • angina; • influenza; • tüdőgyulladás; • különösen gyakran a közeli szervek fertőzései – urethritis (a húgycső gyulladásos patológiája), vesiculitis (seminális hólyagok), prosztatagyulladás (prosztata) stb.
Néha a fertőzés bizonyos manipulációk eredményeként behatol a függelékbe is: endoszkópia, katéterezés, húgycső bougienage (diagnosztikai eljárás, amelyet speciális műszer - bougie - bevezetésével hajtanak végre).
Nem fertőző mellékhere-gyulladás például előfordulhat: • szívritmuszavarok kezelésére olyan gyógyszerrel, mint amiodaron; • sterilizálás után a vas deferens eltávolításával/lekötésével (a fel nem szívódott spermiumok felhalmozódása miatt) – granulomatosus mellékhere.
Vannak akut (a betegség időtartama nem haladja meg a 6 hetet) és krónikus epididimitisz, amelyet mindkét függelék túlnyomó elváltozása jellemez, gyakran tuberkulózisos elváltozásokkal, szifiliszekkel (hat hónapon túli időtartam) alakul ki.
A megnyilvánulások súlyosságától függően enyhe, közepes és súlyos epididimitist különböztetnek meg.
Kockázati tényezők
Mivel az epididimitis leggyakrabban az STI-k következménye, a patológia kialakulásának fő kockázati tényezője a védekezés nélküli szex. Egyéb provokatív pillanatok: • a medence, a perineum, a herezacskó sérülései, beleértve a műtétek (adenomectomia, stb.) következményeit is; • anomáliák az urogenitális rendszer fejlődésében; • a húgyutak szerkezeti rendellenességei (daganatok, prosztata hiperplázia stb.); • közelmúltbeli sebészeti beavatkozások a húgyúti szerveken; • orvosi manipulációk – elektromos stimuláció (amikor a vas deferens többirányú összehúzódása következik be, ami a mikrobák „kiszívását” idézheti elő a húgycsőből), gyógyszerek infúziója a húgycsőbe, katéterezés, masszázsok stb.; • prosztata hiperplázia; • aranyér; • súlyemelés, fizikai stressz; • gyakori coitus interruptus, közösülés nélküli erekció; • a szervezet védekezőképességének csökkenése súlyos patológia (cukorbetegség, AIDS stb.), hipotermia, túlmelegedés stb. következtében.
Az epididymitis tünetei
A betegség kialakulása súlyos tünetekben nyilvánul meg, amelyek megfelelő terápia hiányában súlyosbodnak. Epididymitis esetén előfordulhat: • tompa fájdalom a herezacskó egyik oldalán / a herében, az ágyék, a keresztcsont, a perineum, a hát alsó részének esetleges besugárzásával; • éles fájdalom az érintett területen; • kismedencei fájdalom; • bőrpír, a herezacskó helyi hőmérsékletének emelkedése; • a függelék duzzanata/méretnövekedése, induráció; • daganatszerű képződés a herezacskóban; • hidegrázás és láz (39 fokig); • általános egészségromlás (gyengeség, étvágytalanság, fejfájás); • a lágyéki nyirokcsomók növekedése; • fájdalom vizelés közben, székletürítéskor; • fokozott vizeletürítés, hirtelen vágy; • fájdalom közösülés és magömlés közben; • vér megjelenése a spermában; • váladékozás a péniszből.
Egy sajátos diagnosztikai jel, hogy a herezacskó emelkedése tünetek enyhüléséhez vezethet (pozitív Pren-jel).
A betegség krónikus lefolyása során a probléma jelei kevésbé hangsúlyosak lehetnek, de a herezacskó fájdalma, megnagyobbodása, gyakran gyakori vizelés is fennáll.
Fontos! A herékben fellépő akut fájdalom azonnali orvosi ellátás jelzése!
A betegségek diagnosztizálásának és kimutatásának módszerei
A diagnózis felállításának első diagnosztikai intézkedése a herék érintett oldalának, az ágyéki nyirokcsomóknak az orvos általi vizsgálata. Ha a prosztata megnagyobbodás miatti mellékhere gyanítható, végbélvizsgálatot végzünk.
Továbbá laboratóriumi módszereket alkalmaznak: • kenet a húgycsőből mikroszkópos elemzéshez és az STI-k kórokozójának izolálásához; • PCR diagnosztika (a kórokozó kimutatása polimeráz láncreakcióval); • a vér klinikai és biokémiai elemzése; • vizeletvizsgálat (általános, „3 csésze teszt” 3 csészében egymást követő vizeletürítéssel, tenyésztési vizsgálat stb.); • ondófolyadék elemzése.
A műszeres diagnosztika a következőket foglalja magában: • A herezacskó ultrahangja az elváltozások, a gyulladás stádiumának, a daganatos folyamatok meghatározására, a véráramlás sebességének felmérésére (Doppler vizsgálat); • nukleáris szkennelés, melynek során kis mennyiségű radioaktív anyagot fecskendeznek be, és speciális berendezéssel ellenőrzik a herék véráramlását (lehetővé teszi mellékheregyulladás, heretorzió diagnosztizálását); • cisztouretroszkópia – optikai műszer, cisztoszkóp bevezetése a húgycsövön keresztül a szerv belső felületeinek vizsgálatára.
A számítógépes tomográfiát és a mágneses rezonancia képalkotást kevésbé használják.
Az epididimitisz kezelése
Az epididymitis kezelését szigorúan szakember - urológus - felügyelete alatt végzik. A vizsgálat után a kórokozó azonosítása után egy meglehetősen hosszú, akár egy hónapos vagy annál hosszabb antibiotikum-terápiát írnak elő.
A készítményeket a kórokozó mikroorganizmus érzékenységének figyelembevételével választják ki, ha a kórokozó típusa nem állapítható meg, akkor széles spektrumú antibakteriális szert alkalmaznak. Az epididimitisz fő választott gyógyszerei, különösen az urogenitális rendszer egyéb patológiáinak jelenlétében és fiataloknál, a fluorokinolonok csoportjába tartozó antibiotikumok. Tetraciklinek, penicillinek, makrolidok, cefalosporinok, szulfa gyógyszerek is felírhatók. Abban az esetben, ha a betegséget STI okozza, a beteg szexuális partnerének egyidejű terápiát kell végeznie.
Ezenkívül a gyulladásos folyamat enyhítésére és a fájdalomcsillapításra az orvos nem szteroid gyulladáscsökkentő szereket (például indometacin, nimesil, diklofenak stb.) javasol, súlyos fájdalom esetén a spermiumzsinór novokain blokádját végzik. Javasolható továbbá: • vitaminok szedése; • fizioterápia; • enzimatikus, felszívódó (lidáz) és egyéb készítmények.
A betegség enyhe lefolyása esetén kórházi kezelésre nincs szükség, de ha az állapot romlik (a hőmérséklet 39 fok fölé emelkedik, általános mérgezési megnyilvánulások, a függelék jelentős növekedése), a beteget kórházba küldik. Ha nincs hatás, más antibiotikumra lehet szükség. Ha a betegség tartós, különösen kétoldali elváltozásokkal, felmerül a patológia tuberkulózisos jellegének gyanúja. Ilyen helyzetben konzultálni kell egy ftiziourológussal, és a diagnózis megerősítése után specifikus tuberkulózis elleni gyógyszerek kijelölése szükséges.
A krónikus forma kezelése hasonló módon történik, de hosszabb ideig tart.
A gyógyszeres kezelés mellett a betegnek be kell tartania az alábbi szabályokat: • be kell tartania az ágynyugalmat; • a herezacskó megemelt helyzetének biztosítása, például egy görgőbe csavart törölköző segítségével; • kizárni a nehéz emelést; • szigorúan tartsa be az abszolút szexuális pihenést; • kizárja a fűszeres, zsíros ételek fogyasztását; • gondoskodni kell a megfelelő folyadékbevitelről; • hűvös borogatást/jeget alkalmazzon a herezacskóra a gyulladás enyhítésére; • viseljen szuszpenzoriumot – egy speciális, a herezacskót alátámasztó kötést, amely biztosítja a herezacskó többi részét, megakadályozza annak remegését járás közben; • viseljen szűk elasztikus rövidnadrágot, úszónadrágot (a fájdalom tüneteinek megszűnéséig használható).
Az állapot javulásával enyhe, megszokott fizikai aktivitás megengedett: gyaloglás, futás, a kerékpározás kivételével. Fontos az általános és helyi hipotermia elkerülése a kezelési szakaszban és annak végén.
Az antibiotikum kúra befejezése után, körülbelül 3 hét elteltével orvoshoz kell fordulni újbóli vizsgálat céljából (vizelet, ejakulátum), hogy megerősítsük a fertőzés teljes megszűnését.
A hagyományos orvoslás csak a fő terápiás kurzus kiegészítéseként és csak a kezelőorvos engedélyével használható. A mellékheregyulladásban szenvedő hagyományos gyógyítók a következőkből készült főzetek használatát javasolják: • vörösáfonya levél, tansy virágok, zsurló; • csalánlevél, menta, hársfavirág és egyéb gyógynövénykészítmények.
Egy ilyen szövődmény, mint gennyes tályog kialakulása esetén a suppuráció műtéti megnyitását hajtják végre. Súlyos helyzetekben szükség lehet az érintett függelék egy részének vagy egészének eltávolítására. Ezenkívül a műtéthez folyamodnak: • a mellékhere-gyulladás kialakulását okozó fizikai anomáliák kijavítása; • a mellékherék herecsavarodása/tapadása (hydatidák) gyanúja esetén; • bizonyos esetekben tuberkulózisos mellékheregyulladás esetén.
Szövődmények
Általában az epididimitist jól kezelik antibakteriális gyógyszerekkel. Megfelelő terápia hiányában azonban a következő szövődmények alakulhatnak ki: • a patológia átmenete krónikus formába; • kétoldali elváltozás előfordulása; • orchiepididymitis – a gyulladásos folyamat terjedése a herében; • heretályog (a szerv szöveteinek gennyes, korlátozott gyulladása); • összenövések kialakulása a here és a herezacskó között; • hereinfarktus (szöveti nekrózis) a vérellátás károsodása következtében; • a herék atrófiája (a térfogati méretek csökkenése, majd a spermiumtermelés megsértése és a tesztoszterontermelés csökkenése); • fisztulák (szűk kóros csatornák gennyes váladékozással) kialakulása a herezacskóban; • A meddőség egyrészt a spermiumtermelés csökkenésének, másrészt az utóbbi normális előrehaladását akadályozó tényezőknek a következménye.
Az epididimitisz megelőzése
Az epididimitisz megelőzésének főbb intézkedései a következők: • egészséges életmód; • biztonságos szex; • elrendelt szexuális élet; • a visszatérő húgyúti fertőzések időben történő felismerése és megszüntetése; • a herék sérülésének megelőzése (védőfelszerelés viselése traumás sportok gyakorlása során); • a személyi higiéniai követelmények betartása; • túlmelegedés, hipotermia kizárása; • fertőző betegségek megelőzése/megfelelő terápiája (beleértve a mumpsz elleni védőoltást) stb.